Basic HTML Version
vol. 1 1/2012 Inżynier Medyczny
artykuł naukowy / scientific paper
radioterapia / radiotherapy
18
W przypadku napromieniania pacjentów z nowotworem gru-
czołu krokowego, bezpieczne podanie wysokiej dawki jest szcze-
gólnie trudne, ze względu na ruchomość gruczołu krokowego
względem struktur kostnych oraz na niezwykle blisko położony
narząd krytyczny, jelito grube. Dlategowymagane jest wdrożenie
specjalnych technik, określanych terminem adaptacyjnych. Ich
celem jest zmniejszenie marginesu zdrowych tkanek wokół GK,
które w przygotowanym planie lecze-
nia, nie uwzględniającym niepewności
określenia objętości targetu i niepew-
ności realizacji leczenia, otrzymują
pełną dawkę terapeutyczną. Przygo-
towanie planu leczenia dla targetu
powiększonego o margines tkanek
(CTV-PTV) zapewnia podanie pełnej
dawki terapeutycznej w objętości tar-
czowej [5, 6]. Rozwój technologiczny
urządzeń terapeutycznych oraz duża
wiedza pozwalają na bezpieczne le-
czenie nawet wtedy, gdy podawane są
bardzo wysokie dawki, rzadko stosowane w innych lokalizacjach.
W publikacji przedstawiono najczęściej stosowane adaptacyjne
techniki napromieniania NGK, m.in. technikę opracowaną i wdro-
żoną w Centrum Onkologii-Instytucie wWarszawie.
Ruchomość gruczołu krokowego
Ruchomość gruczołu krokowego jest określana w dwóch ukła-
dach współrzędnych, względem zewnętrznego – wyznaczonego
przez układ laserowy oraz wewnętrznego – najczęściej wyznaczo-
nego przez układ kostny pacjenta. Podczas układania pacjenta na
stole terapeutycznym promienienie laserów bocznych, lewego
i prawego, oraz strzałkowego są justowane z zaznaczonymi na
skórze pacjenta punktami, określonymi w czasie planowania le-
czenia. Niestety, nie zawsze zapewnia to prawidłowe, określone
w trakcie wykonywania tomografii komputerowej, położenie
struktur kostnych względem wiązek terapeutycznych. Ten rodzaj
geometrycznego błędu jest określany jako błąd ułożenia (
set-up
error
). Prawidłowe ułożenie pacjentów napromienianych w rejo-
nie miednicy nie jest proste. Dlatego błędy ułożenia
wpływają na powiększenie marginesu CTV-PTV.
W pewnym stopniu błędy ułożenia można zmniej-
szyć poprzez zastosowanie odpowiednich protokołów
korekcyjnych. Dwa najczęściej stosowane protokoły
terapeutyczne to SAL (
Shrinking Action Level
) i NAL
(
No Action Level
) [7-9]. W kilku pierwszych sesjach te-
rapeutycznych określany jest błąd ułożenia, na pod-
stawie którego estymowany jest błąd systematyczny.
Jeśli w protokole SAL błąd systematyczny nie prze-
kracza z góry założonej wartości, leczenie jest konty-
nuowane, w przeciwnym razie, podejmowane są
stosowne działania. W protokole NAL, w kolejnych
sesjach terapeutycznych po ułożeniu pacjenta, jego
pozycja jest korygowana owyznaczonewartości błędu
systematycznego.
Protokoły SAL i NAL można uznać za najprost-
sze metody adaptacyjne napromieniania. Odgry-
wają one szczególnie ważną rolę w lokalizacjach,
w których położenie guza nowotworowego jest
jednoznacznie określone przez struktury kost-
ne. Wdrożenie SAL lub NAL umożliwia znaczące zmniejszenie
dodawanego marginesu. Zasadniczym utrudnieniem w napro-
mienianiu gruczołu krokowego jest ruchomość tego narządu
względem układu kostnego. Protokoły skierowane na uzyska-
nie prawidłowej pozycji układu kostnego względem wiązek
terapeutycznych, pozwalają na zmniejszenie marginesu wokół
obszaru wyznaczonego na tomografii komputerowej, wykona-
nej do planowania leczenia. Po zastosowaniu takiego protokołu,
powszechnie stosowany margines wynosi 1,0 cm. W celu zmniej-
szenia tego marginesu, niezbędne jest wdrożenie metod, które
uwzględniają zmiany położenia GK względem struktur kostnych.
W tym przypadku przez zmianę położenia GK należy rozumieć
zmianę położenia względem struktur kostnych w odniesieniu
do położenia, w jakim GK znajdował się względem tych struktur,
w chwili wykonywania tomografii komputerowej do planowania
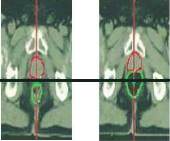
leczenia. Na rysunku 1 przedstawiono dwa poprzeczne przekro-
je tomograficzne dla tego samego pacjenta, wykonane w poło-
wie spojenia łonowego. Badania wykonano w odstępie kilku dni.
Na kolejnych przekrojach GK znajduje się w różnym położeniu
względem spojenia łonowego.
Wiele prac poświęcono analizowaniu ruchów wewnętrz-
nych GK. Stwierdzono, że na jego położenie w znaczący sposób
wpływa wypełnienie jelita grubego kałem oraz obecność gazu
w jelicie grubym. Opinie na temat roli wypełnienia pęcherza na
zmiany wewnętrznego położenia GK nie są jednoznaczne. Do-
świadczenia autorów wskazują, że wypełnienie pęcherza może
pośrednio wpływać na zmiany położenia GK. Znaczne wypełnie-
nie pęcherza powoduje konieczność bardzo silnego napięcia
mięśni zwieraczy, co może wpłynąć na położenie GK. W zależ-
ności od wypełnienia jelita grubego GK może znacząco zmieniać
swoje położenie w kierunku wertykalnym. Jeżeli jelito grube
jest wypełnione, GK jest „wciskany” w spojenie łonowe i często
przesuwany w kierunku głowy pacjenta. Obecność gazów może
również istotnie wpływać na zmianę położenia GK. W tym przy-
padku trudno wskazać ogólne zasady zmian położenia gruczołu.
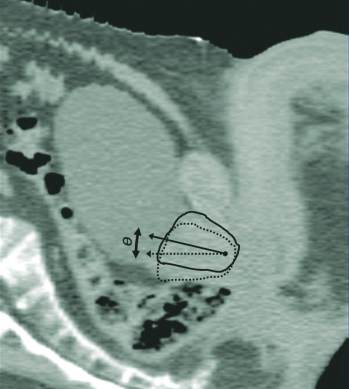
Obserwowane są nie tylko translacje GK, ale również jego rota-
cje. Gruczoł obraca się względem osi prostopadłej do osi długiej
pacjenta, przechodzącej przez szczyt gruczołu (dominujący kie-
runek obrotu przedstawiono na rysunku 2).
Skrajne położenia GK w kierunku wertykalnym i wzdłuż osi dłu-
giej pacjenta różnią się o blisko 2 cm [10, 11]. Warto również za-
uważyć, że wewnętrzne zmiany położenia GK mogą następować
dość szybko, w ciągu kilku minut. Czasowe zależności odnośnie
ruchów GK badano za pomocą rezonansu magnetycznego oraz
pośrednio za pomocą znaczników: pasywnych, złotych markerów
i aktywnych transponderów [12, 13].
Metody adaptacyjne napromieniania
pacjentów z nowotworem
gruczołu krokowego
Techniki off-line
Metody adaptacyjne można podzielić na dwie grupy: czasu rze-
czywistego (
on-line
) i oparte na analizie statystycznej ruchów
gruczołu krokowego (
off-line
). Metody
off-line
są implementa-
cyjnie prostsze i dlatego stosowane znacznie częściej. Odwoła-
no się w nich do idei, jaką wykorzystano w metodach kontroli
ułożenia, szczególnie w metodzie NAL. Istotą tej idei jest założe-
nie, że określenie objętości tarczowej na obrazach z tomografii
komputerowej do planowania leczenia może być źródłem błę-
Fot. 1
Zmiana położenia
gruczołu krokowego względem
spojenia łonowego (linia
czerwona – obrys GK, linia
zielona – obrys jelita grubego)
Fot. 2
Przekrój strzałkowy pacjenta

