vol. 5 5/2016 Inżynier i Fizyk Medyczny
272
artykuł
\
article
radioterapia
\
radiotherapy
się z podaniem dawek terapeutycznych obejmujących duże partie
ciała. Zastosowanie specjalnych materacy próżniowych, masek ter-
moplastycznych, podstawek pod kolana czy też kombinacji wszyst-
kich wymienionych w artykule unieruchomień w zdecydowanie
większym stopniu wpłyną na odtwarzalność ułożenia pacjenta.
Na fotografiach 6-8 przedstawiono indywidualne metody
unieruchomienia mięsaka obu podudzi.
W przypadku pacjenta zastosowanie ww. unieruchomienia
skutkowało zarówno dużym komfortem leczonego, jak i sku-
tecznie stabilizowało podczas całego kursu radioterapii.
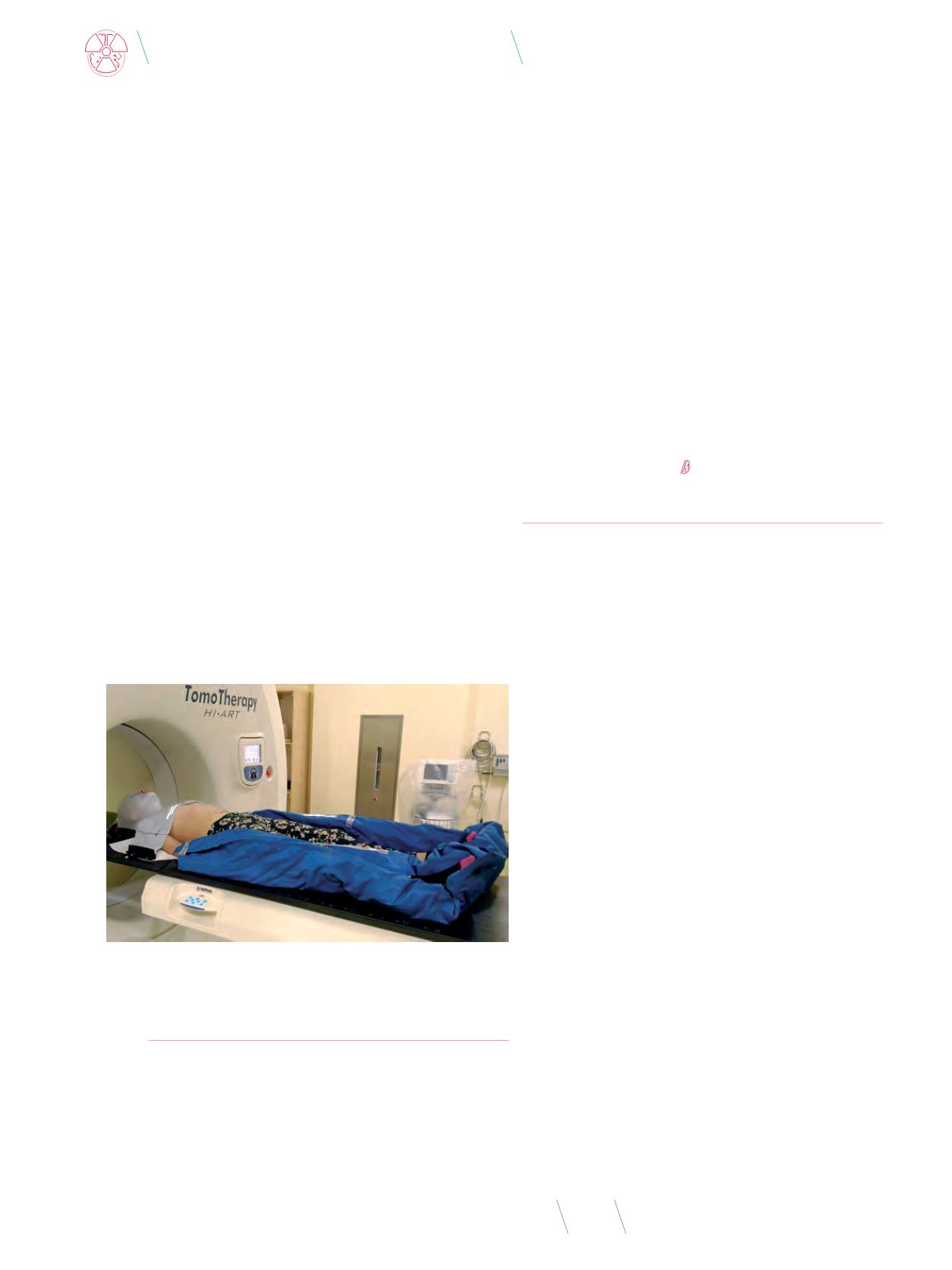
Napromienianie osi M-R (mózgowo-rdzeniowej) związane jest
z trudnościami, ponieważ wymaga kombinacji unieruchomień.
Czas dostarczenia pojedynczego seansu radioterapii (frakcji)
wynosi w przypadku tej lokalizacji ponad 600 s (WCO, Zakład
Radioterapii II, tomoterapia). Zastosowane podstawki i plastyfi-
katory muszą dawać pewność pełnej odtwarzalności ułożenia.
W zależności od anatomii i wieku pacjenta stosuje się: podstaw-
ki płucne, podkolanowe, podstawki prostatowe, materace próż-
niowe i maski termoplastyczne.
Wyzwaniem jest także stworzenie odpowiedniego planu
leczenia. Wykorzystanie spiralnej trajektorii ruchu źródła pro-
mieniowania w trakcie dostarczenia dawki umożliwia napromie-
nianie jednorazowo obszaru o długości nawet do 160 cm (bez
konieczności łączenia pól jak w przypadku leczenia klasycznego
na akceleratorach). Stanowi to niepodważalny atut HT i znajduje
zastosowanie np. w napromienianiu osi mózgowo-rdzeniowej
CSI (
Cranio Spinal Irradition
) czy też napromienianiu szpiku kost-
nego TMI (
Total Marrow Irradiation
) [14].
szczegółowo i wieloaspektowo dany przypadek kliniczny. Po-
przez dobór optymalnego unieruchomienia, zastosowanie naj-
korzystniejszej techniki dostarczenia dawki w okolicę tarczową,
wybór najlepszego i najkrótszego do realizacji planu leczenia.
Wszystko po to, by sprostać wyzwaniom współczesnej radio-
terapii. Stosowanie nowych technologii nie rozwiązuje w pełni
problemów ruchomości narządowej, ale w istotny sposób je
ogranicza. Rozwój w medycynie przynosi wymierne korzyści
w związku ze zmniejszeniem toksyczności zastosowanego le-
czenia poprzez m.in.: ograniczenie napromieniania zdrowych
tkanek, dokładniejszą wizualizację i weryfikację ułożenia cho-
rego, lepsze pokrycie dawką terapeutyczną targetu czy cho-
ciażby zwiększenie komfortu pacjenta podczas radioterapii.
Indywidualizując leczenie, musimy wziąć pod uwagę potrzeby
i oczekiwania drugiego człowieka. Niezbędne jest także ciągłe
podnoszenie kwalifikacji zawodowych oraz zbieranie doświad-
czeń od innych grup zawodowych przez personel medyczny.
Dopiero w ten sposób jesteśmy w stanie kompleksowo zadbać
o pacjenta onkologicznego.
Literatura
1.
M. Skórska:
Nowe technologie wykorzystywane w procesie telera-
dioterapii w świetle doniesień zaprezentowanych podczas konfe-
rencji ASTRO 57 w San Antonio
, Zeszyty Naukowe WCO, Letters
in Oncology Science, 13(1), 2016, 24-29.
2.
R. Sethi, A. Cunha, K. Mellis:
Clinical applications of custom-made
vaginal cylinders constructed using three-dimensional printing-
technology
, J Contemp Brachytherapy, 8(3), 2016, 208-214, doi:
10.5114/jcb.2016.60679.
3.
L. Drew, E.K. Stuart, W. Wang:
Review of deep inspiration breath-
-hold techniques for the treatment of breast cancer
, J Med Radiat
Sci., 62(1), 2015, 74-81.
4.
T. Piotrowski, E. Czajka, B. Bąk:
Tomotherapy: Implications on
Daily Workload and Scheduling Patients based on Three Years’
Institutional Experience
, Technol Cancer Res Treat., 13(3), 2014,
233-242.
5.
E. Czajka, W. Jackowiak, J. Dura:
The imaging dose and number
of images taken during the CyberKnife treatment for brain and
prostate tumors
, Radiotherapy and Oncology, 115(1), 910-911.
6.
T. Zhao, W. Lu, D. Yang:
Characterization of free breathing patterns
with 5D lung motion model
, Med Phys., 36(11), 2009, 5183-5189.
7.
S.C. Erridgea, Y. Seppenwooldeb, S.H. Mullerb:
Portal imaging
to assess set-up errors, tumor motion and tumor shrinkage during
conformal radiotherapy of non-small cell lung cancer
, Radiothera-
py and Oncology, 66, 2003, 75-85.
8.
M.L. Schmidt, M.M. Knap, T.R. Rasmussen:
Time-resolved diffe-
rential motion of tumor and lymph nodes measured during lung can-
cer radiotherapy
, Radiotherapy and Oncology, 5(115), 225-226.
9.
M. Malvezzi, P. Bertuccio, F. Levi:
European cancer mortali-
ty predictions for the year 2014
, Annals of Oncology, 2014,
doi: 10.1093/annonc/mdu138.
Podsumowanie
Wraz ze wzrostem znaczenia nowych technologii w medycynie
zmienia się podejście pracowników służby zdrowia do indywi-
dualizacji w leczeniu onkologicznym. Powstają interdyscypli-
narne zespoły obejmujące lekarzy, fizyków medycznych i elek-
troradiologów, które poprzez pracę zespołową mogą omówić
Fot. 9
. Przykład unieruchomienia w napromienianiu osi M-R
Źródło: WCO, ZRII.


